
10:48 - 26/06/2023
Cách mới chữa biến chứng sau mổ Fallot
Thay vì phải mổ tim lần nữa để thay van động mạch phổi (ĐMP), giờ đây bệnh nhân chỉ trải qua một cuộc can thiệp nhẹ nhàng, ít mất máu, ít đau đớn và xuất viện sau 1-2 ngày.
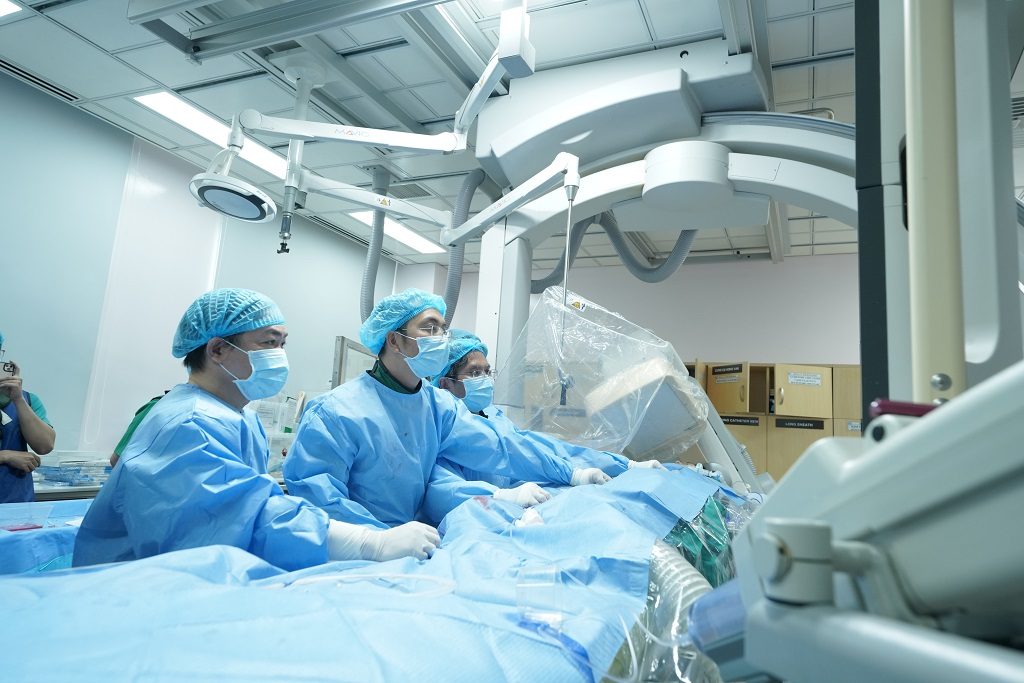
Nhóm bác sĩ Việt Nam thay van ĐMP qua ống thông cho một em bé tại Bệnh viện Đại học Y Dược TP.HCM. Ảnh: TLBY.
Biến chứng thường gặp
Tháng qua bệnh viện Đại học Y Dược TP.HCM (BV ĐHYD TP.HCM) chính thức công bố điều trị thành công 5 ca thay van động mạch phổi (ĐMP) qua ống thông cho bệnh nhân sau mổ tứ chứng Fallot. Đây là những người Việt đầu tiên trong nước thừa hưởng thành tựu y học mới này.
TS – BS Cao Đằng Khang, trưởng Khoa phẫu thuật tim trẻ em BV ĐHYD TP.HCM, cho biết tứ chứng Fallot là loại bệnh tim bẩm sinh tím thường gặp nhất. Gọi là ‘tứ chứng’ vì bệnh có 4 tổn thương cấu trúc trong tim gồm: hẹp van ĐMP, động mạch chủ cưỡi ngựa lên vách liên thất, thông liên thất và phì đại tâm thất phải.
Nếu không được can thiệp phẫu thuật kịp thời, bệnh sẽ làm nồng độ ô-xy trong máu của trẻ xuống thấp, khiến trẻ chậm hoặc không lên cân, giảm tuổi thọ, thậm chí tử vong.
Hiện tại thời điểm phẫu thuật tứ chứng Fallot phụ thuộc nhiều yếu tố gồm: tình trạng tím của trẻ, các dị tật và bệnh lý phối hợp kèm theo, tuổi, cân nặng… Nhưng thông thường thời điểm phẫu thuật là từ 6 – 12 tháng tuổi.
BS Khang nói: “Phẫu thuật tứ chứng Fallot nhằm sửa chữa các dị tật tim, giúp tim có được cấu trúc gần như bình thường nhất, như vá lỗ thông liên thất, mở rộng van ĐMP. Tuy nhiên, khi đạt được mục tiêu này, biến chứng gần như không tránh khỏi là hở van ĐMP. Lâu dài, máu không được bơm lên phổi để trao đổi ôxy mà dội ngược về tim khiến chức năng tim bị ảnh hưởng”.
Biến chứng hở van ĐMP sau mổ Fallot được ghi nhận khắp nơi trên thế giới và có thể lên đến 50%. Tại BV ĐHYD TP.HCM, khảo sát trên gần 330 bệnh nhân mổ tứ chứng Fallot cho thấy tỷ lệ tử vong khá thấp, khoảng 1,2 %, nhưng 1/3 bệnh nhân sau đó lại bị hở van ĐMP nặng. Điều này khiến bệnh nhân mắcmột bệnh tim khác và họ cần được điều trị để bảo đảm có một cuộc sống chất lượng.
Triển khai lần đầu ở nước ta
Để giải quyết vấn đề hở van ĐMP sau mổ Fallot, trước đây bệnh nhân chỉ có một cách điều trị duy nhất là phẫu thuật tim hởlần thứ nhì để thay van ĐMP bằng van cơ học hoặc sinh học.
Phẫu thuật tim hở thường mang lại nhiều ký ức đau buồn cho bệnh nhân như đau đớn vì bác sĩ phải cưa xương để bộc lộ tim, mất máu nhiều, vết mổ lâu lành, có thể bị nhiễm trùng sau mổ, và nhất là để lại vết sẹo dài ảnh hưởng đến thẩm mỹ.
Thay van ĐMP qua ống thông trên người để giải quyết biến chứng sau mổ Fallot được thực hiện lần đầu trên thế giới vào năm 2000 bởi bác sĩ Philip Bonhoeffer với loại van Melody của hãng Medtronic. Sau hơn 2 thập kỷ, giờ đây bác sĩ đã có những chọn lựa khác nhau khi các hãng cho ra nhiều loại van mới, cải tiến về chất liệu và mẫu mã nhằm mang lại hiệu quả cho điều trị.
Tháng 4 qua, với sự hỗ trợ của các chuyên gia đến từ Hàn Quốc, nhóm can thiệp tim bẩm sinh gồm bác sĩ Đỗ Nguyên Tín (BV Nhi đồng 1 TP.HCM), bác sĩ Đào Anh Quốc và bác sĩ Trần Hoà (cùng của BV ĐHYD TP.HCM) đã thay van ĐMP qua ống thông cho 4 bệnh nhân đạt tiêu chuẩn thực hiện. Một tháng sau, các bác sĩ này tiếp tục điều trị cho một bệnh nhân khác, hoàn toàn tự lực mà không cần sự hỗ trợ của chuyên gia quốc tế. Toàn bộ quá trình can thiệp được truyền trực tiếp đến một hội nghị tim mạch bên ngoài để nhiều bác sĩ tìm hiểu và học tập.
Trong kỹ thuật này, bác sĩ đưa một ống thông mềm qua tĩnh mạch bẹn bệnh nhân và luồn vào tim. Bên trong ống có một giá đỡ (stent) mang theo một van nhân tạo làm bằng hợp kim. Khi ống thông đi đến vị trí mong muốn, stent được bơm phồng và bung ra để van nhân tạo bắt đầu hoạt động như chiếc van tự nhiên bình thường. Lúc này, máu chỉ còn lưu thông một chiều từ tim lên phổi mà không đi ngược trở lại như tình trạng bệnh trước đó.
Toàn bộ quá trình diễn ra trong hơn 1 giờ, bệnh nhân chỉ đau nhẹ và mất chút ít máu ở chỗ rạch bẹn. Khả năng nhiễm trùng sau can thiệp rất thấp và bệnh nhân có thể xuất viện ngay trong ngày hôm sau.
Sau hơn 1 tháng điều trị, đến nay 5 bệnh nhân đều có kết quả tốt. Ngày 25/5, tại buổi gặp mặt báo chí ở BV ĐHYD TP.HCM, hai em T.Q và N.T, 2 trong số 5 bệnh nhân được thay van ĐMP qua ống thông, đều tươi tỉnh và mạnh khoẻ.
Tiến bộ trong điều trị tứ chứng Fallot
Th.S BS Phạm Trọng Phú, khoa Phẫu thuật tim trẻ em BV ĐHYD TP.HCM cho biết tứ chứng Fallot chiếm 5 – 10% trong tổng số bệnh tim bẩm sinh nói chung. Khảo sát tại nhiều nước, tỷ lệ bệnh tim bẩm sinh chiếm 1% trẻ sinh sống. Như thế, nếu mỗi năm nước ta có 12.000 trẻ mắc bệnh tim bẩm sinh thì trong số này có 600 – 1.200 trẻ bị tứ chứng Fallot.
Cho đến nay y học vẫn chưa biết được nguyên nhân gây tứ chứng Fallot, nhưng các nghiên cứu cho thấy những bất thường về gien và nhiễm sắc thể là yếu tố làm tăng nguy cơ xuất hiện bệnh lý này. Một số yếu tố nguy cơ khác là mẹ nhiễm virus khi mang thai (như Rubella), làm mẹ lớn tuổi (hơn 40 tuổi) hoặc dùng rượu khi mang thai.
Theo bác sĩ Phú, triệu chứng thường gặp nhất của bệnh là tím da, niêm mạc hoặc các cơn tím cấp. Một số biểu hiện khác là rối loạn nhịp tim, áp xe não, viêm màng trong tim nhiễm trùng.
Trước đây chẩn đoán tứ chứng Fallot dựa vào triệu chứng tím và nghe âm thổi tại tim. Ngày nay bệnh được phát hiện sớm hơn bằng siêu âm tim thai. PGS – TS Lê Minh Khôi, trưởng phòng khoa học và đào tạo, trưởng Đơn vị Hình ảnh tim mạch BV ĐHYD TP.HCM nói: “Khi thai nhi 16-18 tuần, siêu âm tim thai đã có thể phát hiện bệnh tim bẩm sinh, từ đó bác sĩ sẽ theo dõi để can thiệp điều trị ngay cho bé ngay sau sinh”.
Tứ chứng Fallot là loại bệnh tim bẩm sinh phức tạp. Trong một số trường hợp nặng, để cứu sống em bé, bác sĩ phải đặt stent hoặc phẫu thuật tạm thờitrước khi chưa thể phẫu thuật triệt để. Phẫu thuật triệt để là phương pháp sửa chữa toàn bộ các tổn thương của tứ chứng Fallot gồm mở rộng đường thoát thất phải, đóng lỗ thông liên thất để tách biệt hai hệ tuần hoàn.
Tuy nhiên sau phẫu thuật triệt để, người bệnh vẫn cần phải theo dõi lâu dài và tái khám đều đặn để phát hiện các diễn tiến dài hạn của phẫu thuật như hở van ĐMP, suy chức năng thất phải, rối loạn nhịp tim.Đối với biến chứng hở van ĐMP, ngoài giải pháp phẫu thuật lần 2, giờ đây đã có cáchthay van ĐMP qua ống thông. Đây là một tiến bộ y khoa mới giúp con người có được cuộc sống chất lượng hơn.
Những bà mẹ vĩ đại
BS Cao Đằng Khang đã nói như thế để chỉ về những người mẹ có con mắc tứ chứng Fallot. Ông nói: “Thành công của những ca thay van ĐMP qua ống thông một phần nhờ những bà mẹ đã tìm mọi nguồn lực để có kinh phí điều trị cho con mắc bệnh. Hoàn cảnh khó khăn đã tạo ra những bà mẹ vĩ đại”.
Do là kỹ thuật y khoa mới và chưa được bảo hiểm y tế chi trả, nên chi phí cho một ca thay van ĐMP qua ống thông hiện nay lên đến 600 triệu đồng và đây là cản trở lớn khiến bệnh nhân khó tiếp cận.
Chị Mai Thị Thùy, 41 tuổi, ngụ ở Bình Dương, có con được thay van ĐMP qua ống thông, cho biết chị đã chạy vạy khắp nơi và tìm đủ mọi cách để có tiền chữa trị cho con. Chị cho biết, hai vợ chồng là công nhân nên gom góp hết chỉ được 200 triệu đồng. Số tiền còn lại chị vay mượnvà cùng với sự giúp đỡ của các nhà hảo tâm nên cuối cùng chị mới có đủ chi phí cho ca điều trị.
Bình Yên (theo TGHN)






















































Ý kiến của bạn về bài viết
Không có chức năng bình luận cho bài viết này