09:13 - 29/06/2019
Vì sao chữa nhầm bệnh nhân?
Chuyện lạ vừa mới xảy ra tại bệnh viện Chợ Rẫy TP.HCM.Một bệnh nhân gãy đốt sống ngực nhưng lại được cho vào phòng thủ thuật khoan chân bó bột. Dù hy hữu, nhưng những sự cố như thế vẫn xảy ra trên thế giới.
Mổ nhầm là một trong những sai sót y khoa nghiêm trọng nhất và cần được phòng ngừa bằng nhiều cách khác nhau.
Quá tải bệnh nhân, xem nhẹ quy trình
Sai sót ở bệnh viện Chợ Rẫy được cơ sở thừa nhận và lý giải do nhầm bệnh nhân. Nhưng không chỉ bệnh viện này, vừa qua tại một bệnh viện ở TP.HCM, một em bé bị đau tay được phụ huynh đưa đi khám. Đăng ký khám tay, nhưng không hiểu sao nhân viên y tế lại cho em vào khám… tai. Nhầm lẫn không gây hậu quả gì, nhưng đủ khiến người nhà lo sợ.
Nhầm vị trí chữa bệnh, nhầm phương pháp điều trị, nhầm bệnh nhân được xếp chung nhóm sai sót y khoa có tên viết tắt tiếng Anh WSPEs (“wrong-site, wrong-procedure, wrong-patient errors”). Nhầm vị trí chữa bệnh khi bệnh nhân đau bên này nhưng bác sĩ chữa bên kia, nhầm thủ thuật là thay vì chữa cách này bác sĩ chữa cách khác, còn nhầm bệnh nhân khi bác sĩ chữa nhầm người này sang người khác.
Lâu nay WSPEs vẫn thuộc số những sai sót y khoa cực kỳ nghiêm trọng, không được phép xảy ra, vì có thể dẫn đến những hậu quả khôn lường.Tuy nhiên, dù được ngăn ngừa bằng nhiều cách khác nhau, WSPEs vẫn xảy ra ở khắp thế giới, cả ở những quốc gia tiên tiến.
Một nghiên cứu của cơ quan Chất lượng và nghiên cứu chăm sóc sức khoẻ Hoa Kỳ vào năm 2006, cho thấy ở những bệnh viện có quy mô trung bình, cứ mỗi 5 – 10 năm lại xảy ra một ca WSPEs. Thống kê của uỷ ban Quản lý chất lượng bệnh viện (JC) Hoa Kỳ về mười sai sót y khoa nghiêm trọng trong năm 2017 ở nước này, WSPEs xếp thứ ba với 95 ca, sau sự cố sót dị vật trong người bệnh nhân (116 ca) và để bệnh nhân té ngã (114 ca).
Một hệ thống chăm sóc sức khoẻ tiến bộ như Hoa Kỳ còn để sai sót như thế, vậy liệu Việt Nam như thế nào? Chưa có khảo sát nào về WSPEs ở nước ta, nhưng theo một số người, WSPEs không hiếm gặp và cũng… ít khi được báo cáo. Bác sĩ Ng., công tác tại một bệnh viện ngoại khoa, chia sẻ: “Mổ sai, mổ nhầm bệnh nhân thỉnh thoảng vẫn xảy ra, nhưng lãnh đạo bệnh viện thường giấu kín, vì sợ ảnh hưởng đến tên tuổi và thành tích thi đua đơn vị”. Cách đây vài năm, ở bệnh viện này từng xảy ra sự cố bệnh nhân sỏi túi mật được chuyển lên bàn để… mổ niệu quản.Đến khi mở bụng ra không thấy sỏi niệu quản, bác sĩ mới biết mình mổ…nhầm vì hai bệnh nhân trùng tên với nhau.
Trong một bài viết đăng trên Mạng lưới an toàn bệnh nhân (Patient Safety Network) đầu năm nay, các chuyên gia của cơ quan Chất lượng và nghiên cứu chăm sóc sức khoẻ Hoa Kỳ nhận định sự cố WSPEs xảy ra thường do quá tải bệnh nhân và nhân viên y tế xem thường các quy trình đặt ra.
Người bệnh có thểngừa sai sót của bác sĩ
Tháng 2/2018 tại bệnh viện Kenyatta (Kenya), một bệnh nhân vào viện để được mổ lấy cục máu đông trong não, nhưng thay vì mổ người này, bác sĩ lại mổ cho một người khác… lành lặn. Điều tra sau đó cho thấy có hai bệnh nhân bị ngất vào viện cùng lúc, nhưng bác sĩ lại nhầm người này sang người khác, vì trùng tên. Nguyên nhân sâu xa của sự cố này cũng do bác sĩ làm việc quá sức, mổ 10 – 19 ca/ngày.
Theo PGS.TS Tăng Chí Thượng, phó giám đốc sở Y tế TP.HCM, phẫu thuật nhầm vị trí xảy ra khi có hàng loạt lỗ hổng sau: bác sĩ không tuân thủ quy định đánh dấu vị trí phẫu thuật; nhân viên gây mê tiếp nhận bệnh nhân vào phòng mổ không kiểm tra việc đánh dấu vị trí phẫu thuật; trước khi rạch da cả ê kíp phẫu thuật không hội ý kiểm tra lần cuối vị trí phẫu thuật theo quy định…
Bất chấp nhiều giải pháp phòng ngừa, WSPEs vẫn xảy ra, vì thế các chuyên gia Mỹ đã đề nghị bệnh nhân hợp tác bằng những cách sau:
1. Hỏi, “Bác sĩ có chắc không mổ sai bên hay không?” Theo bác sĩ Kenneth Kizer, nguyên CEO diễn đàn Chất lượng quốc gia Hoa Kỳ, câu hỏi “sỗ sàng” này có thể làm bác sĩ phẫu thuật bực bội, nhưng thực tế lại giúp nhóm phẫu thuật xem lại bệnh án và xác định vị trí mổ rõ ràng thêm một lần nữa.
2. Đề nghị kíp mổ “dừng tay kiểm tra” trước khi gây mê.Quy trình mổ buộc kíp mổ phải ngưng lại kiểm tra lần cuối trước khi rạch da.Đây gọi là thời gian nghỉ (time-out) và mọi thành viên của kíp mổ phải ngưng lại, thoả thuận tiến hành mổ cho bệnh nhân với bệnh lý ghi trong bệnh án. Nhưng theo bà Diane Pinakiewicz, chủ tịch quỹ An toàn bệnh nhân Hoa Kỳ, bệnh nhân cũng đóng vai trò quan trọng cho sự thành công của ca mổ. Bà nói: “Bệnh nhân hoặc người nhà bệnh nhân nên mạnh dạn đòi hỏi time-out hoặc hỏi trưởng kíp mổ có định làm chuyện này không”.
3. Hãy nói: “Tôi tên Nguyễn Văn A, sinh ngày 21/1/1976”.Cùng thời điểm bạn mổ, có thể có một bệnh nhân trùng tên hoặc có tên phát âm gần giống tên bạn chuẩn bị mổ vì một bệnh lý khác. Vì thế bạn có thể kiểm tra hai lần, ba lần bằng cách nói tên mình, ngày sinh với từng thành viên ca mổ, để chắc chắn họ mổ cho bạn mà không nhầm với bệnh nhân kia.
4. Xem kỹ bản cam kết mổ.Trước mổ, bệnh nhân phải điền vào bản cam kết trong đó có thông tin cá nhân bệnh nhân, loại phẫu thuật bác sĩ sẽ làm, nguy cơ và biến chứng có thể xảy ra.Theo bác sĩ Kizer, đôi khi bệnh nhân bỏ qua những chi tiết này vì sợ nghe những điều tệ hại có thể xảy ra cho mình, nhưng như thế họ đã bỏ qua cơ hội phát hiện những sai sót tiềm tàng có thể dẫn đến điều tệ hại.
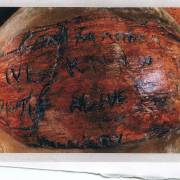
5. Bảo đảm bác sĩ mổ đúng chỗ tổn thương. Viện Bác sĩ phẫu thuật chỉnh hình Hoa Kỳ đề nghị bác sĩ ký tên họ trực tiếp lên chỗ tổn thương trước khi mổ. Bạn cần bảo đảm bác sĩ mổ cho mình, không phải người khác, ký tên vào đúng chỗ cần mổ.
Dương Cầm (theo TGHN)




















































Ý kiến của bạn về bài viết
Không có chức năng bình luận cho bài viết này